Summary
- Comprometerse a mejorar la equidad en salud significa recopilar y estratificar datos para identificar inequidades, ayudar a establecer prioridades e impulsar actividades de mejora.
La guía Mejorar la equidad en salud: construir infraestructura para apoyar la equidad en salud del IHI proporciona ejemplos de cómo las organizaciones han construido la infraestructura para mejorar la equidad en salud. Cada estrategia incluye una breve descripción, acciones clave recomendadas, ejemplos de cambios específicos que las organizaciones probaron para cada acción, desafíos y estrategias de mitigación, lecciones y herramientas y recursos adicionales. Este extracto describe una de estas estrategias.
Una estrategia de mejora de la equidad en salud requiere recopilación y estratificación de datos para identificar inequidades, ayudar a establecer prioridades e impulsar actividades de mejora. Esta estrategia se aplica a datos numéricos de desempeño para procesos y resultados clínicos, experiencia del paciente y salud pública. Estos datos generalmente se resumen en paneles de medición y cuadros de mando apropiados para los diferentes niveles de un sistema de salud. También nos referimos a los datos REaL (atributos de raza, etnia e idioma (REaL) vinculados a registros de datos individuales) utilizados para estratificar medidas clínicas, de pacientes y de salud pública.
La guía Improving Health Equity: Build Infrastructure to Support Health Equity incluye ejemplos para recopilar y utilizar datos REALES para mejorar la equidad en salud, centrándose principalmente en la estratificación por datos de raza y etnia, con relativamente poco enfoque en datos de idioma. Sin embargo, los conceptos y recomendaciones de los datos son relevantes para todos los factores demográficos que pueden estar asociados con desigualdades en la atención, incluida la orientación sexual y la identidad de género (SOGI). A medida que las organizaciones de atención médica obtengan y administren datos demográficos adicionales para las personas a las que atienden, será fundamental estratificar los datos según múltiples factores (por ejemplo, raza y etnia, idioma e identidad de género).
Para crear una infraestructura de datos, las organizaciones deben brindar al personal capacitación y apoyo para obtener datos REaL precisos; entender por qué quieren estratificar los datos según factores REALES; caracterizar los datos REALES faltantes; y evaluar la exactitud de los datos.
Comprender los conceptos básicos de los datos sobre acciones
En 1997, la Oficina de Gestión y Presupuesto de Estados Unidos (OMB, por sus siglas en inglés) exigió que las agencias federales y los beneficiarios de dólares federales presentaran informes sobre raza y origen étnico. La OMB desarrolló categorías estandarizadas para raza y etnia y, como resultado, muchas organizaciones de atención médica adoptaron las categorías de la OMB. Además, las categorías de raza y origen étnico de la OMB se incluyen en todos los registros médicos electrónicos. Los estándares de la OMB también permiten a las personas seleccionar múltiples categorías raciales.
Una publicación de 2014 de Health Research and Educational Trust resume las dimensiones de los datos reales válidos:
- Precisión: ¿Categoría coherente, autoidentificada y registrada correctamente?
- Integridad: ¿datos REALES capturados en todos los servicios? ¿Porcentaje desconocido, otro o rechazado rastreado y evaluado?
- Unicidad: ¿Los pacientes individuales están representados sólo una vez?
- Oportunidad: ¿Se actualizan los datos periódicamente?
- Coherencia: ¿Son los datos internamente consistentes? ¿Refleja la población de pacientes atendidos?
Exploramos varias de estas dimensiones en la iniciativa Pursuing Equity y las ampliamos en las siguientes secciones. [Nota: Durante la iniciativa Pursuing Equity, ocho organizaciones de atención médica de EE. UU. utilizaron el Marco IHI para organizaciones de atención médica para mejorar la equidad en salud para identificar y probar cambios específicos para mejorar la equidad en salud.]
Proporcionar capacitación y apoyo al personal para obtener datos reales precisos
Para estratificar, caracterizar y evaluar datos REALES, las organizaciones deben primero desarrollar un plan de recopilación de datos. Las organizaciones que persiguen la equidad consideraron necesario capacitar y apoyar al personal para que interactúe constantemente con los pacientes para recopilar datos REALES.
Ejemplos de cambios probados:
- HealthPartners en Bloomington, Minnesota, proporciona un guión común para el personal: “Es importante que seamos capaces de identificar cualquier problema relacionado con la salud por el que pueda estar en riesgo según su raza, origen étnico o país de origen para que podamos brindarle con la mejor atención. Esta información permanecerá confidencial”.
- Henry Ford Health System (HFHS) en Detroit, Michigan, ofrece a los pacientes un folleto, “Preguntamos porque nos importa”, disponible en árabe, español e inglés. El folleto explica por qué el sistema de salud solicita información REAL, enfatiza que toda la información del paciente es confidencial y describe cómo se utilizará la información en los esfuerzos de mejora de la calidad para eliminar las disparidades en la atención médica.
Articular las razones para estratificar los datos REALES
Todos los equipos de Pursuing Equity derivan sus categorías de raza y origen étnico de las categorías de OMB y también pueden incluir categorías más granulares que se acumulan en las categorías estándar de OMB. Las organizaciones tienen una variedad de razones para estratificar los indicadores de desempeño utilizando factores REALES.
Los equipos de Pursing Equity estratifican los datos REALES en sus organizaciones para:
- Identificar dónde existen desigualdades para enfocar iniciativas de mejora de la calidad para reducir las brechas entre grupos;
- Comprender la demografía de la comunidad atendida por la organización;
- Satisfacer los requisitos en las solicitudes de subvenciones y de posibles financiadores;
- Alinear mejor la composición del personal de atención médica con la comunidad atendida;
- Cumplir con las obligaciones de cumplimiento contractual;
- Proporcionar y gestionar servicios de interpretación.
Ejemplo de cambios probados:
- Henry Ford Health System utiliza las categorías de OMB para estratificar sus datos por origen étnico. Para servir mejor a sus pacientes, el sistema de salud recopila datos de origen granulares para reflejar la demografía de la comunidad. La Figura 2 muestra una página del folleto de Henry Ford, "Preguntamos porque nos importa". La pregunta 2 incluye una categoría para la identidad árabe o caldea, ya que hay una gran población árabe en Detroit.
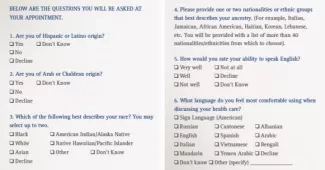
Figura 2. Ejemplo de recopilación de datos REAL del sistema de salud Henry Ford
Caracterizar los datos REALES faltantes
En muchas organizaciones, identificar y reducir los datos REALES faltantes es un proyecto de mejora típico. Segmentar las tasas de datos REAL faltantes por región o hogar de atención primaria asignado es un paso inicial para determinar oportunidades de mejora. Al igual que con otra información proporcionada por el paciente, es probable que los datos REaL incompletos varíen según el modo de recopilación (p. ej., en persona, correo, portal del paciente). Las organizaciones que persiguen Equity estiman que existen tasas más altas de datos REaL faltantes para los pacientes de atención ambulatoria que para los pacientes hospitalizados.
Las conversaciones con los equipos de Pursuing Equity sugieren que el 5 por ciento de los pacientes a los que les faltan categorías de raza o etnia es un objetivo alcanzable. Parece posible obtener tasas incluso más bajas para los datos faltantes de preferencia de idioma. A medida que las tasas de datos faltantes aumentan por encima de un umbral del 5 por ciento, los médicos y el personal pueden tener cada vez más preguntas sobre la validez de las visualizaciones y análisis de datos que se estratifican según factores REALES, lo que puede detener los esfuerzos de mejora.
En toda organización de atención médica, a algunos pacientes les faltarán datos para uno o más factores REALES. Las organizaciones con bajas tasas de datos REaL faltantes generalmente excluyen a estos pacientes del análisis y visualización de datos con un riesgo mínimo, aparte de la pérdida de precisión en las estimaciones. Por otro lado, si los datos REaL faltantes ocurren con más frecuencia en algunos grupos que en otros, como pacientes con un diagnóstico o condición específica, simplemente ignorar a los pacientes a los que les faltan datos REaL puede sesgar los resúmenes.
Por ejemplo, ¿qué se debe hacer para comprender más profundamente a una población de pacientes con diabetes, centrándose en las disparidades raciales en los resultados actuales de las pruebas de HbA1c inferiores a 8,0? Si los analistas proporcionan datos resumidos que incluyen al grupo sin raza reportada, los revisores pueden ver por sí mismos si es necesario realizar más análisis. El resumen de datos de ejemplo que se muestra en la Tabla 1 permite al revisor hacer una verificación aproximada: si todos los pacientes sin raza informada fueran asignados a la población negra o blanca, ¿cambiaría el mensaje en el resumen?
Si el mensaje cambia, entonces será necesario profundizar más antes de sacar conclusiones o lanzar intervenciones.

Tabla 1. Ejemplo de resumen de datos que muestra el porcentaje de pacientes con diabetes con raza autoinformada
En este ejemplo, asignar a los 98 pacientes con diabetes sin raza autoinformada a los grupos blancos o negros no cambia el mensaje de que los pacientes negros muestran una tasa más baja de control de HbA1c que los pacientes blancos; Los porcentajes informados por raza, de dos dígitos como en la tabla original, no cambian sin importar cómo se asigne a los 98 pacientes a los grupos blancos o negros.
También es posible utilizar métodos analíticos específicos para tener en cuenta los datos faltantes sobre raza y origen étnico. Un enfoque sofisticado, desarrollado originalmente por analistas de RAND , utiliza análisis de apellidos y codificación geográfica para imputar raza y etnia a pacientes a los que les falta información.
Ejemplo de cambios probados:
- El Plan de Salud y Hospitales de la Fundación Kaiser de California (Kaiser Permanente) ha estado utilizando datos REaL autoinformados obtenidos directamente de los miembros de Kaiser durante los últimos tres años. En enero de 2019, casi el 90 por ciento de sus más de 12 millones de miembros tienen datos de raza y origen étnico autoidentificados en el almacén de datos de Kaiser. Algunos subconjuntos de pacientes tienen un nivel cercano al 3 por ciento de datos REAL faltantes, lo que permite a los analistas de Kaiser reducir o eliminar la dependencia de la imputación en informes que estratifican las medidas de desempeño por raza y etnia.
Evalúe la exactitud de sus datos REALES
Las mejores prácticas para los datos REaL requieren la autoidentificación por parte del paciente o del representante del paciente, con la implicación de que las elecciones del paciente proporcionarán los registros más precisos. Al igual que con cualquier elemento de datos, las organizaciones necesitan garantía de calidad de los datos REAL para garantizar que las categorías REAL indicadas en los registros de datos coincidan con precisión con las elecciones de los pacientes.
Los puntos de partida para cualquier programa de garantía de calidad de datos incluyen los siguientes:
- Muestreo de validación: seleccione aleatoriamente una muestra de pacientes para una entrevista o interacción adicional para preguntar sobre las categorías REAL y compararlas con la información REAL registrada. Consulte con sus expertos en sistemas de información o calidad para crear un plan de muestreo y un análisis adecuados que satisfagan sus necesidades.
- Observación de los pacientes: ¿Qué tan bien entienden los pacientes lo que se les pregunta con respecto a los datos REALES? Comience con cinco pacientes y pregunte: "¿Qué podemos hacer para que sea más fácil responder a nuestras preguntas sobre raza, etnia y uso del idioma?"
- Observación del personal: ¿Qué tan bien presenta el personal la solicitud de que los pacientes respondan a las opciones REALES? ¿Cada encuentro o intercambio sigue el protocolo de su organización? Tan solo cinco observaciones pueden indicar falta de coherencia al seguir un procedimiento o protocolo.
Ejemplos de cambios probados:
- Main Line Health en Pensilvania lleva a cabo un control de calidad trimestral en la recopilación de datos REAL mediante la auditoría del registro de pacientes en persona y por teléfono.
- HealthPartners en Minnesota revisa anualmente las tasas de recopilación de datos REALES para buscar deterioro con respecto al desempeño inicial.
- Partners HealthCare en Boston llevó a cabo un estudio de encuesta especial, patrocinado por su Comité de Calidad y Equidad en la Salud, para evaluar la precisión de los datos de REaL. El estudio implicó una selección aleatoria de 1000 pacientes, en múltiples sitios, que tenían datos REALES anotados en sus registros. Se contactó a estos pacientes por teléfono para verificar sus datos REALES, con un sobremuestreo de pacientes de color en múltiples sitios para tener en cuenta posibles tasas más altas de falta de respuesta de esta población. Las respuestas se compararon con los campos de los registros de datos del sistema de salud como control de la calidad de los datos REAL.
Para los sistemas de salud que están siendo objeto de una fusión o adquisición, es probable que las categorías de datos REAL en los sistemas de información heredados difieran; Estas organizaciones deben esperar invertir tiempo y esfuerzo de personal para alinear y potencialmente reconstruir los datos de los pacientes en el sistema de información fusionado.
Para obtener más información, descargue las guías gratuitas Mejorar la equidad en salud: orientación para organizaciones de atención médica .

