Prévention et traitement du délire : comment améliorer les soins et éviter les coûts inutiles
Pourquoi c'est important
Les soins adaptés aux personnes âgées maximisent la valeur pour toutes les parties concernées : les patients, les soignants et le système dans son ensemble. L’extrait suivant du rapport d’ étude de cas de l’IHI sur la création d’un système de santé adapté aux personnes âgées est une étude de cas du travail de l’hôpital Hartford (Hartford, Connecticut, États-Unis) visant à améliorer l’identification, la prévention et le traitement du délire. En tant que participant à la communauté d’action de IHI sur les Age-Friendly Health Systems aux personnes âgées, l’hôpital Hartford met en œuvre les 4M (ce qui compte, les médicaments, la mentalité et la mobilité) pour optimiser les soins aux personnes âgées.
L’intérêt économique de la mise en œuvre des 4 M dans un contexte hospitalier repose principalement sur les coûts de santé évités grâce à l’élimination des soins de mauvaise qualité. La figure 1 montre les événements indésirables les plus courants et les plus coûteux que les 4 M peuvent potentiellement éviter. Dans la figure, bien que chaque événement soit lié à un « M » spécifique, dans la pratique, tous les 4 M fonctionnent en synergie contre chaque résultat négatif.

Figure 1. Effets indésirables potentiellement évités grâce à la mise en œuvre des 4M
Par conséquent, l’analyse de rentabilisation des 4M doit tenir compte de tous les événements négatifs qu’ils permettent d’éviter, événements qui devraient se produire dans le cadre de soins hospitaliers classiques. Pour illustrer la manière dont les systèmes de santé peuvent construire l’analyse de rentabilisation, l’étude de cas suivante se concentre sur un seul événement indésirable : l’incidence du délirium. Cependant, l’approche pour établir l’analyse de rentabilisation des autres événements indésirables grâce aux 4M est identique. L’analyse de rentabilisation de la prévention du délirium repose sur la réduction de la durée d’hospitalisation (LOS) et du coût quotidien. (L’argument serait encore plus solide si un hôpital devait assumer une certaine responsabilité financière pour ses séquelles après la sortie de l’hôpital ou en aval : il a été démontré que le délirium contracté à l’hôpital augmente le placement en maison de retraite et les coûts globaux des soins de santé après la sortie de l’hôpital.
Cette étude de cas porte sur le programme ADAPT (Actions for Delirium Assessment Prevention and Treatment) de l'hôpital Hartford. L'hôpital Hartford participe à la communauté d'action des Age-Friendly Health Systems de IHI . ADAPT a généré suffisamment de données pour établir une analyse de rentabilisation plausible de son approche des soins adaptée aux personnes âgées. L'hôpital Hartford, un établissement d'enseignement de 867 lits, fait partie de Hartford HealthCare, un réseau complet de soins de santé dans le Connecticut. ADAPT y a été introduit en 2012 et est actuellement dirigé par Christine M. Waszynski, DNP, APRN, GNP-BC, et Robert S. Dicks, MD, FACP. ADAPT est désormais mis en œuvre dans plusieurs unités hospitalières où plus de 4 000 patients ont été vus en 2018.
Stratégies ADAPT
Le parcours de soins du délire d'ADAPT (voir l'annexe) est simple : dépister tous les patients atteints de délire, prévenir l'apparition de cas, traiter ceux qui le sont et gérer les cas qui ne peuvent être résolus. ADAPT est similaire à bien des égards au Hospital Elder Life Program (HELP), la norme de soins du délire largement étudiée et acceptée. Les stratégies fondées sur des données probantes d'ADAPT sont fermement ancrées dans le cadre des « 4 M » d'un système de santé adapté aux personnes âgées. En plus de la psychiatrie, la principale catégorie dans laquelle le délire tombe, le parcours comprend explicitement le plan de soins individualisé (What Matters), la mobilisation et la prévention des chutes (Mobility) et l'évitement ou l'arrêt de médicaments potentiellement inappropriés (Medication).
Prévalence du délire à l'hôpital de Hartford
ADAPT examine la quasi-totalité des patients pour détecter le délire, car les données de l'hôpital montrent qu'aucun groupe d'âge ni aucune ligne de service n'est à l'abri de cette maladie. En 2018, le délire diagnostiqué variait entre 5 et 50 % chez tous les patients hospitalisés dans les unités participantes. Les taux de délire positif varient selon le service, le pontage aortocoronarien (PAC) étant le plus élevé, suivi du traumatisme à un peu moins de 40 %. Le remplacement articulaire avait le taux le plus bas, soit environ 5 %. Les taux actuels reflètent la mise en œuvre des stratégies ADAPT, en l'absence desquelles les taux de délire auraient probablement été plus élevés.
Réduction des coûts grâce à la mise en œuvre d'ADAPT
Bien que l’absence de données provenant d’un groupe témoin randomisé rende difficile l’établissement rigoureux du retour sur investissement d’ADAPT, le lourd fardeau financier que le délire impose à cet hôpital, ainsi que les faibles coûts d’ADAPT, constituent un argument commercial plausiblement solide en faveur des efforts visant à le prévenir.
Les cas de délirium sont extrêmement coûteux à l'hôpital de Hartford. De juillet 2015 à juin 2016, 35 700 journées d'hospitalisation ont été attribuées au délirium, avec des coûts hospitaliers d'environ 96 millions de dollars (les coûts des soins post-aigus ne sont pas inclus). Ces coûts liés au délirium découlent d'une augmentation de la durée du séjour à l'hôpital combinée à un coût par jour plus élevé, comme le montre le tableau 3. Compte tenu de ces deux facteurs, le délirium est responsable d'une augmentation de plus de 22 000 dollars du séjour à l'hôpital. Les données de l'hôpital de Hartford et les études publiées soutiennent la position selon laquelle le délirium à lui seul, plutôt que d'autres facteurs, est responsable de l' augmentation spectaculaire de la durée du séjour à l'hôpital .
Le système de paiement et les modalités de paiement en vigueur à l'hôpital de Hartford garantissent que les économies réalisées grâce aux efforts de prévention d'ADAPT profitent à l'ensemble du système de santé de Hartford. Les patients âgés sont principalement des bénéficiaires traditionnels de Medicare, même si un petit nombre d'entre eux sont soumis à des tarifs journaliers ou par cas payés par les régimes d'assurance maladie avec lesquels le système a conclu un contrat. Dans le cadre du paiement à l'acte, la réduction de la durée de séjour crée un avantage financier.
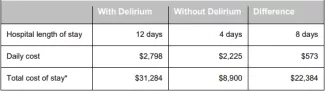
Tableau 3. Coûts par patient de l'hôpital Hartford associés au délire
*Remarque : Le coût d'un séjour avec délire est basé sur le coût supplémentaire par jour s'appliquant uniquement aux huit jours ajoutés.
Il peut toutefois être trompeur d’utiliser le chiffre d’environ 22 000 $ (voir le tableau 3 ci-dessus) comme le rendement financier de la prévention d’un cas de délirium. L’économie de coûts ne comprend que les coûts variables de cette journée, et non les coûts totaux, qui comprennent des éléments fixes qui ne sont pas affectés par des séjours plus courts. Ainsi, une estimation prudente, basée sur l’hypothèse que les coûts fixes constituent 50 % du total, est que le bénéfice financier d’un cas de délirium évité est d’environ 11 000 $. Pour démontrer un retour sur investissement positif, il faut prouver que le coût de la prévention d’un cas est inférieur à ce montant. Le coût de la prévention d’un cas de délirium est un calcul qui nécessite de connaître 1) les coûts de mise en œuvre d’ADAPT et 2) son efficacité à réduire l’incidence du délirium.
ADAPT nécessite des dépenses minimales : environ 5 $ par patient pour des articles (tels que des lunettes de lecture, des animaux en peluche, de la musique personnalisée, des masques de sommeil) destinés à améliorer la fonction ou à procurer du confort. Il y a bien sûr des coûts indirects liés au temps du personnel. Un temps supplémentaire est requis pour les tâches de direction d'ADAPT, pour la formation (environ deux heures par infirmière), pour la configuration du dossier médical électronique et pour la collecte et la communication des données.
À ce jour, l'hôpital Hartford n'a pas tenté de convertir ces exigences en termes de temps en équivalent en dollars. Cependant, les dirigeants d'ADAPT estiment que le montant total, y compris les frais directs et indirects, ne dépasse pas 50 dollars par patient. (À noter que ce coût est considérablement inférieur à celui de HELP. En 1999, HELP aurait coûté 327 dollars par patient, soit l'équivalent de 630 dollars en dollars de 2019. La disparité des coûts est due à deux facteurs : premièrement, ADAPT s'appuie davantage sur des bénévoles ; et deuxièmement, contrairement à HELP, ADAPT ne dispose pas de personnel spécifique dont la seule fonction est de superviser le programme.)
Bien qu'aucune donnée concrète n'ait encore été rapportée sur l'efficacité d'ADAPT, il est fort probable que ce traitement soit rentable. Un outil financier appelé analyse du seuil de rentabilité, utilisé dans le contexte des lacunes de données, suggère cette probabilité. Avec cet outil, nous avons calculé le pourcentage de cas de délire qu'ADAPT doit prévenir pour être neutre en termes de coûts. Ensuite, nous avons comparé ce seuil de rentabilité à ce que l'on pourrait raisonnablement attendre.
Si le seuil de rentabilité correspond à un nombre de cas évités inférieur à celui prévu, il est plausible que le programme génère un rendement financier positif. Lorsque l’analyse est effectuée même en fonction des hypothèses prudentes, le seuil de rentabilité est minime et probablement bien inférieur à ce que l’on pourrait raisonnablement espérer. Le seuil de rentabilité n’est que de 2 % lorsque le coût par patient est de 100 $ et la valeur d’un cas évité est de 5 000 $. Les recherches menées par HELP soutiennent l’idée que jusqu’à 40 % des cas de délire sont évitables.
Résumé
Les données et les analyses de l’hôpital Hartford permettent de conclure que même dans les scénarios les plus conservateurs, ADAPT devrait au moins atteindre le seuil de rentabilité et probablement obtenir de bien meilleurs résultats que cela. ADAPT, HELP et d’autres initiatives similaires en faveur des personnes âgées visant à lutter contre le délire tout en évitant d’autres événements iatrogènes, tels que les chutes, les infections et les escarres, constituent un argument commercial plausible en faveur de leur adoption. Bien que la dimension financière ne soit généralement pas le facteur décisif pour l’adoption des 4M, un retour sur investissement attrayant devrait servir à encourager l’intensification et la diffusion des soins hospitaliers adaptés aux personnes âgées.
