Cómo centrarse en lo que importa simplifica la atención compleja para los adultos mayores
Por qué es importante

¿Qué significa ser amigable con las personas mayores? En su forma más básica, significa brindar atención segura y de alta calidad que se alinee con lo que más le importa a un adulto mayor. En la siguiente entrevista, Mary Tinetti, MD, Jefa de Geriatría de la Facultad de Medicina de Yale y del Hospital Yale-New Haven, y copresidenta del grupo asesor de la iniciativa Age-Friendly Health Systems del IHI , explica las claves para brindar la mejor atención. posible para adultos mayores.
¿Qué define un sistema de salud amigable con las personas mayores?
En un sistema de salud amigable con las personas mayores, todas las personas que trabajan en el sistema de salud e interactúan con los pacientes están familiarizadas y cómodas, comprenden y son competentes para abordar lo que le importa a cada individuo. Saben cómo ajustar sus interacciones para satisfacer las necesidades de cada persona. Esto es así ya sea que limpien habitaciones o reciban pacientes en una oficina o sean médicos, trabajadores sociales o fisioterapeutas.
Para ello, hay que entender que las personas acumulan más condiciones y se vuelven más complejas a medida que envejecen. Es posible que tengan algunas dificultades de visión y audición que deben ser reconocidas y adaptadas. Es posible que tengan problemas de movilidad, por lo que necesitan más ayuda para moverse. Lo más importante es que debemos reconocer que las personas mayores varían en lo que más les importa. Algunos de ellos quieren que su presión arterial esté lo más ordenada posible o que su glucosa esté perfecta y en el punto exacto. Otros están más preocupados por sentirse cómodos y no agobiados por el cuidado de su salud en el día a día. Al enfrentarse a compensaciones entre muchas afecciones y tratamientos, los adultos mayores varían en los resultados que más valoran y desean. Ser amigable con las personas mayores significa reconocer y responder a las diferentes necesidades, intereses y prioridades de los individuos.
¿Qué malinterpretan algunos médicos acerca de brindar atención a los adultos mayores?
La mayoría de los médicos intentan hacer todo lo posible para brindar una buena atención a sus pacientes adultos mayores. El problema es que, como médicos, aprendemos a tratar las enfermedades. Eso funciona bien si tienes 21, 45 o incluso 80 años y padeces una enfermedad. El problema es que, a medida que envejecemos, a menudo acumulamos y debemos gestionar no sólo más enfermedades y afecciones, sino también más problemas de la vida, como la pérdida de un cónyuge, la inseguridad financiera o las limitaciones sensoriales, físicas o de memoria. Todos estos cambios complican nuestra capacidad para cuidar cada una de esas afecciones y disminuyen la probabilidad de que cada tratamiento contribuya a lograr los resultados que más importan al individuo.
Especialistas bien intencionados pueden intentar tratar una enfermedad y empeorar otras dos o tres. O es posible que no se centren en los resultados que más le importan al paciente. Es necesario tener una visión más amplia cuando suceden múltiples cosas en la vida de un paciente.
A veces se trata de desconocimiento o incertidumbre por parte de los médicos. No saben qué hacer con toda esa otra información [sobre la vida o la salud de un paciente], por lo que es más fácil centrarse en lo que sí saben. Desafortunadamente, sin embargo, puede haber consecuencias no deseadas como resultado de ignorar todo ese contexto y complejidad de la vida.
Una parte central del enfoque amigable con las personas mayores es centrarse en mejorar la atención en las llamadas “4M”. ¿Cómo se explica este enfoque y por qué es importante?
Al crear las 4M, intentamos hacer que la atención que es muy compleja sea más manejable. Hemos identificado los problemas centrales que deberían impulsar toda la atención y la toma de decisiones para los adultos mayores. Las 4M se aplican independientemente de sus enfermedades individuales porque estas son las áreas que se ven afectadas esencialmente por todas las enfermedades. También se aplican independientemente de cuántos problemas funcionales pueda tener o de su origen cultural, étnico o religioso.
Las 4M son:
- Lo que importa: esto significa reconocer que los adultos mayores varían en lo que más les importa sobre su salud y su atención médica;
- Medicamento;
- Mentación: esto incluye las “tres D” de las 4 M (depresión, demencia y delirio); y
- Movilidad.
Estas son las cuatro áreas que surgieron como el núcleo de la atención cuando analizamos los últimos 40 a 50 años de investigación sobre la atención de los adultos mayores. Si funcionan bien, son las cosas que te ayudarán a vivir tu vida. Si no funcionan bien, te impiden hacer lo que quieres en la vida.
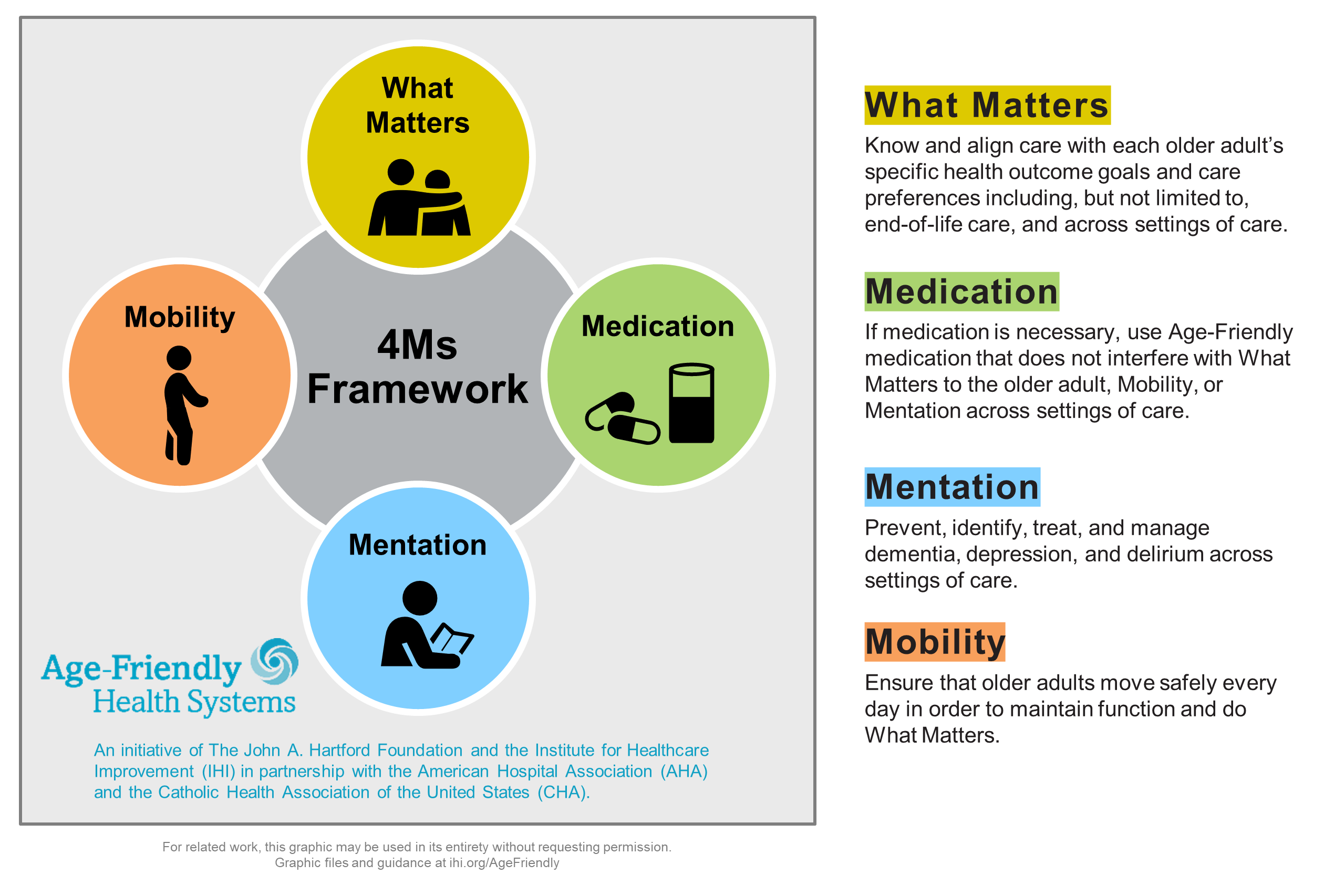
¿Por qué es importante que los proveedores de atención médica aborden las 4M como un conjunto de intervenciones y no individualmente?
Dos razones clave: 1) Si se concentra en un problema cuando suceden varias cosas, puede mejorar ese problema, pero puede empeorar otros tres problemas; y 2) simplifica la atención y el manejo de los adultos mayores porque estas 4M están estrechamente relacionadas entre sí.
Por ejemplo, los medicamentos a los que hay que dirigirse para brindar atención adaptada a las personas mayores (como los opioides o los sedantes, por ejemplo) son aquellos que no sólo pueden causar muchos efectos adversos, sino que también pueden impedir la movilidad y el pensamiento. También pueden generar confusión en el hospital, más depresión y pueden impedir la capacidad de hacer lo que más le importa al paciente, como mantenerse alerta o comunicarse claramente con sus familiares.
La simplificación es clave porque, si los sistemas de salud amigables con las personas mayores tuvieran que abordar cada una de las 4M de forma independiente, podría haber 20 cosas que hacer. Pudimos reducirlo a unas cinco cosas porque lo que ayuda al pensamiento y la memoria normalmente también ayuda a la movilidad. Y en conjunto, lo que ayuda a la memoria, el pensamiento y la movilidad ayuda a las personas a hacer lo que más les importa. En otras palabras, simplifica lo que tiene que hacer y multiplica sus resultados positivos al abordar todas las 4M como una entidad.
¿Cómo podría funcionar el enfoque amigable con las personas mayores en la vida de un paciente?
Un paciente con enfermedad de Parkinson puede ayudarnos a comprender por qué es importante utilizar las 4M. La enfermedad de Parkinson afecta la marcha y otros movimientos, pero también afecta partes del cerebro que ayudan con la memoria, la resolución de problemas y la realización de tareas de la vida diaria.
Existen medicamentos para tratar el Parkinson que ayudarán con la movilidad, pero pueden empeorar el pensamiento. Entonces, si un médico solo se concentrara en mejorar la movilidad de alguien, su plan de tratamiento podría contribuir a generar confusión o dificultades de memoria. Por otro lado, si ignoras el tratamiento de la movilidad de alguien, es posible que no pueda hacer lo que es importante para él.
Aquí es donde entra en juego la comunicación de lo que importa. “Por lo que ha dicho, señora Smith, entiendo que lo que más le importa es poder caminar hasta la tienda de la esquina y recoger sus compras dos veces por semana”. Para ello, necesita poder caminar. También necesita recordar qué quiere comprar en la tienda y cómo encontrar el camino de regreso a casa. Si simplemente dices: “Veo que tu temblor es peor. Aumentemos su Sinemet”, y la señora Smith se confunde más, no puede hacer algo que es importante para ella. Por otro lado, si decimos: “Este medicamento lo confunde demasiado. Creo que tenemos que detenerlo”, y entonces ella no puede moverse, entonces todavía no puede hacer lo que le importa.
El enfoque amigable con las personas mayores significa decir algo como: “Sra. Smith, reconozco que es importante para ti poder caminar hasta la tienda y hacer la compra. Echemos un vistazo a sus medicamentos. Equilibrémoslos para obtener la cantidad adecuada de Sinemet. Detengamos este otro medicamento que puede estar confundiéndolo un poco y luego veamos si puede mantener su movilidad sin empeorar su memoria”.
Con los adultos mayores, siempre hay una compensación. Todas las compensaciones explican por qué simplifica la planificación de la atención preguntar qué es lo más importante para el paciente porque le ayuda a determinar dónde centrarse. Si pones lo que más le importa a un paciente en el centro de las discusiones sobre la toma de decisiones, entonces podrás equilibrar todo lo demás. Identifique las actividades que más les importan y luego modifique los medicamentos.
¿Alguna de las 4M es más desafiante que otras para muchas organizaciones?
Identificar y apoyar lo que más importa para los pacientes suele ser un desafío. Es difícil por muchas razones. Número uno es que nuestro sistema de atención médica no es un sistema de atención médica . Es un sistema de enfermedad. Desde los fundamentos de cómo se organizan las clínicas y los hospitales hasta cómo se capacita a los médicos, todo gira en torno a las enfermedades.
El número dos es que muchos de nosotros no fuimos capacitados para discutir lo que importa. Hay algunas excepciones, por supuesto. Las enfermeras, los trabajadores sociales y los terapeutas, por ejemplo, suelen estar capacitados para identificar lo que más les importa a los pacientes, pero muchos médicos no. Puede parecernos abrumador porque lo que tenemos que hacer parece estar fuera de nuestra experiencia. “Me hice ortopedista porque me gusta hacer reemplazos de articulaciones. No me siento cómodo discutiendo si alguien quiere o no ir a un centro para personas mayores”. Entonces, gran parte de la dificultad es la incomodidad, la falta de competencia y las preguntas que no sabemos cómo responder.
Afortunadamente, en los últimos 10 años ha surgido mucha evidencia que sugiere que todos podemos aprender a hablar sobre lo que más les importa a los pacientes, independientemente de nuestra especialidad. No estamos pidiendo a los ortopedistas que se conviertan en trabajadores sociales, pero ¿cómo puede su experiencia, sin importar cuál sea, prestarse a ayudar a una persona a identificar lo que más le importa? Por ejemplo, cuando habla con un paciente que intenta decidir si necesita un reemplazo de articulación, la conversación no se trata solo de cómo se ve su radiografía o incluso de cuánto dolor tiene. La discusión gira en torno a si la cirugía les permitirá hacer más de lo que más les importa.
¿Por qué es personalmente importante para usted brindar atención adaptada a las personas mayores?
Mi madre tenía muchas enfermedades crónicas y a menudo recibía información contradictoria mientras iba de un médico a otro. La última vez que fui a verla antes de que ingresara a un centro de cuidados paliativos en casa, estaba en el hospital y no podía respirar y dijo: "No quiero volver nunca más". La vi haber acumulado múltiples afecciones y recibir mucha atención médica, pero no necesariamente lo que más le importaba. Por el contrario, tengo un padre de 96 años que, me alegra poder decirles, solo toma dos medicamentos. No necesita tanto del sistema de atención médica. Entonces, he visto de cerca las diferentes trayectorias que pueden tener las personas. Como geriatra, lo veo todos los días.
Veo las cosas maravillosas que nuestros sistemas de atención médica pueden hacer, pero también veo el daño involuntario que podemos causar. Y no me refiero sólo a cosas obvias como operar del lado equivocado o infecciones que deben evitarse. Me refiero a las consecuencias no deseadas de lo que mucha gente considera una buena atención médica. Eso es lo que me llevó a pensar: "Tengo que intentar hacer algo al respecto". Es muy personal ver los efectos de la atención médica en mucha gente y sé que puede ser mejor.
Nota del editor: esta entrevista ha sido editada para mayor extensión y claridad.
Age-Friendly Health Systems es una iniciativa de la Fundación John A. Hartford y el Institute for Healthcare Improvement (IHI) en asociación con la American Hospital Association (AHA) y la Catholic Health Association of the United States (CHA).
Usted también podría estar interesado en:
