Summary
- A través de un esfuerzo colaborativo, el equipo de atención de un centro de vida comunitaria identificó cambios para mejorar la salud de una persona mayor en función de lo que era más importante para ella. “El corazón de la geriatría es interdisciplinario
Carmen (no es su nombre real; se han cambiado algunos detalles) tuvo momentos difíciles cuando regresó al centro de cuidados a largo plazo donde vivía. Después de una hospitalización, ya no podía movilizarse como lo hacía antes de su enfermedad. Estaba alterada con frecuencia y tenía ataques de llanto incontrolables. Le diagnosticaron depresión, otros problemas de salud mental y retraso del crecimiento debido a su creciente fragilidad y deterioro general.
A principios de año, el Centro de Vida Comunitaria (CLC) del Centro Médico VA de Hampton (Hampton, Virginia, EE. UU.) obtuvo el reconocimiento como Participante de Age-Friendly Health Systems . Los equipos de Participantes (o Nivel 1) han desarrollado con éxito planes para implementar de manera confiable un conjunto de intervenciones basadas en evidencia para todos los adultos mayores a su cargo. Estas prácticas se conocen como las 4 M : What M atters, M edication, M entation y M obility.
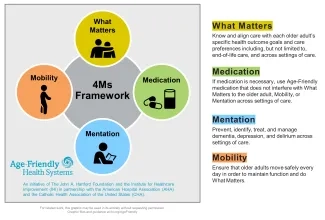
Preguntando qué es lo que importa
Cuando Carmen pudo comunicarse de forma intermitente, el equipo habló directamente con ella sobre lo que le importaba para alinear la atención con sus objetivos y preferencias. Cuando no pudo decir tanto, hablaron con los miembros de su familia. El equipo se enteró de que cuando era joven, Carmen había querido ser artista y, más recientemente, disfrutaba dibujando y haciendo bocetos. Le encantaba escuchar música gospel y mirar fotografías de los miembros de su familia. Su familia también compartió ejemplos de lo que la había ayudado (y lo que no) en el pasado.
¿Cómo se le pregunta a alguien qué es lo que le importa? “Todos hacen [la pregunta] de manera diferente”, dijo Priscilla Yee, MD, geriatra del CLC. Yee, geriatra, ha trabajado en múltiples ubicaciones de Asuntos de Veteranos (VA) para mejorar la atención a los adultos mayores y completó una beca avanzada en geriatría con el Programa de Mejora de la Fuerza Laboral de Geriatría. “[Un miembro del equipo] podría preguntar: '¿Qué te hace feliz? ¿Qué te da alegría? ¿Qué cosas te gusta hacer?'”, dijo. La propia Yee pregunta a menudo: “¿Qué cosas te gustaría que tuviera en cuenta con respecto a tu salud y tu atención médica? ¿Qué será lo más importante para que te adaptes al CLC?”
Carmen le había dicho tanto a su equipo de atención como a su familia que la estructura y la rutina eran importantes para su salud mental, por lo que lo anotaron en su plan de atención. Los asistentes de enfermería certificados se esforzaron por ser coherentes en la forma en que se acercaban a ella para desayunar o cambiarse. También se aseguraron de que la rutina fuera realmente suya. “A menudo, sometemos a las personas a las rutinas del entorno de atención médica”, dijo Yee. “Por ejemplo, hacemos que [los residentes] comiencen su día cuando se sirve el desayuno” y no cuando quieren levantarse.
Carmen no se levantaba temprano, así que desayunaba en pijama y volvía a la cama. A la hora del almuerzo, se vestía y participaba en las actividades vespertinas del terapeuta recreativo. Al respetar la preferencia de Carmen de participar cuando estaba más alerta, ganar juegos de cartas se convirtió en algo divertido y también en un apoyo para su capacidad mental y su movilidad.
Un esfuerzo de equipo
El equipo utiliza un enfoque multidisciplinario para abordar lo que es importante para los pacientes. “El corazón de la geriatría es interdisciplinario”, dijo Yee. Ella describe el enfoque como “manos a la obra”. Cada lunes, un equipo que incluye un psicólogo, un capellán, un terapeuta recreativo, un geriatra, un enfermero y un farmacéutico se reúne para realizar rondas de salud conductual. Los miércoles, un equipo clínico que incluye un psicólogo, un geriatra, un farmacéutico, un psiquiatra y enfermeros analiza la salud mental y cuestiones relacionadas.
Había sido difícil utilizar ciertas herramientas de detección con Carmen. “Sus emociones y su llanto extremo hicieron que le resultara difícil completar una evaluación cognitiva completa”, explicó Yee. “No la habían evaluado por completo para detectar depresión porque le resultaba difícil soportar [una evaluación]”. En consecuencia, le habían diagnosticado demencia sin una evaluación completa. El equipo cuestionó esta conclusión porque cuando estaba mental y emocionalmente estable, Carmen estaba lúcida y organizada. Acudía a las visitas médicas con un cuaderno que usaba para registrar sus citas médicas y una lista de verificación de lo que quería discutir. También reconocía a Yee en cada encuentro. El equipo sospechaba que Carmen podría estar experimentando delirio.
La identificación y el tratamiento del delirio fueron un esfuerzo interdisciplinario. Los terapeutas recreativos habían sido los primeros miembros del equipo en identificar la necesidad de evaluar a Carmen para detectar delirio cuando su forma de hablar cambió durante los juegos de cartas semanales. “Normalmente, hablaba con insistencia con los otros jugadores”, explicó Yee. Pero luego la conducta de Carmen cambió. “Lo que decía salía de la nada”, recordó Yee. Como el equipo estaba familiarizado con su comportamiento típico, pudieron ver los cambios y comunicarse sobre sus preocupaciones.
Liderando desde la primera línea
Muchos miembros del equipo han contribuido al éxito de CLC en materia de adaptación a las personas mayores. Por ejemplo, Jacquelyn Claude, MSPH, BSN, RN, directora de enfermería de CLC-B, trabajó con todo el equipo de enfermería para poner en práctica las 4 M. Crearon un programa de movilidad para que los residentes se movieran tres veces al día. Los asistentes de enfermería certificados, que sacan de la cama a los adultos mayores, fueron fundamentales para este proceso.
El personal creó planes individualizados para cada residente. Por ejemplo, ayudaban a una persona a levantarse de la cama los viernes porque sabían que estaba feliz de estar despierto cuando su hijo estaba de visita. “El personal de primera línea marca la diferencia todos los días, brindando atención de primer nivel a nuestros queridos veteranos”, dijo Claude.
El personal de primera línea también ha sido fundamental para implementar un nuevo proceso de detección del delirio. Para algunas pruebas, el adulto mayor debe interactuar con el examinador y completar tareas que incluyen recitar los meses del año al revés. Esto no era apropiado para personas con demencia grave o que no hablan. Otra herramienta, la NuDESC (Nursing Delirium Screening Scale) , utiliza una lista de verificación observacional. El personal votó a favor de utilizar esta herramienta. Cuando las enfermeras obtienen un resultado positivo con la NuDESC, alertan a los proveedores como Yee para que realicen un seguimiento.
Claude incluye las 4M en el plan de atención de enfermería para cada nuevo residente. Recientemente, llegó un nuevo residente que tenía demencia y delirio. No había caminado durante semanas después de haber sido hospitalizado. El equipo se enteró de que a este residente le encantaba la música y descubrió que escuchar música mejoraba su estado de ánimo y su comportamiento. Ajustaron su medicación y su delirio mejoró. Después de trabajar con un fisioterapeuta, pudo ponerse de pie y sentarse en una silla con ayuda. Este aumento de su movilidad a su vez ayudó a reducir aún más su delirio.
Realizar cambios
Carmen también se benefició de que el equipo de atención equilibrara sus diferentes necesidades, incluida su movilidad y su estado mental. La medicación jugó un papel clave en este aspecto.
Carmen había estado tomando antipsicóticos durante muchos años, lo que le provocó parkinsonismo inducido por fármacos. “No queríamos darle medicación para los temblores, ya que sabíamos que eran causados por la medicación”, dijo Yee. Algunos medicamentos también podrían aumentar su riesgo de caídas. En cambio, el equipo consiguió utensilios con peso para que Carmen pudiera comer de forma independiente, y se asoció con el equipo de dietética para agregarlos a sus bandejas de comida.
Para tratar mejor su depresión y ayudarla con los delirios que interferían con el sueño, Yee aumentó la dosis de algunos de los medicamentos de Carmen. Una vez que estuvo más estable, el equipo reevaluó las dosis de Carmen y continuó vigilándola de cerca para detectar efectos secundarios.
En la actualidad, cuando los miembros del equipo hablan sobre la atención de Carmen durante las rondas, comentan lo bien que se encuentra. Ha vuelto a usar un andador, como lo hacía antes de su estadía en el hospital. Duerme mejor y su estado de ánimo y su estado mental en general han mejorado. Saben que deben prestar atención a los cambios. Por ejemplo, su familia notó que a Carmen a veces la temporada de vacaciones la agobia, por lo que, a medida que se acercaban noviembre y diciembre, el equipo estaba en alerta máxima y listo para responder.
Nota del editor: Desde los eventos detallados en esta publicación, Jacquelyn Claude ha pasado a ocupar el puesto de enfermera navegante en el equipo de coordinación de referencias.
Cayla Saret, MPH, es editora ejecutiva sénior del Institute for Healthcare Improvement.
Fotografía de bernie_photo
También te puede interesar:
Centrar lo que importa: el núcleo de una atención adaptada a las personas mayores
Cuidar a los cuidadores es parte de una atención óptima adaptada a las personas mayores

